綜合診療所最常開出的抗生素,主要用來治療呼吸道、皮膚和泌尿生殖系統感染。(聯合早報)
作者 劉智澎
「醫生,我感冒咳嗽很多天了,可以給我抗生素嗎?」
這個問題,相信很多新加坡醫生都聽過,也不厭其煩地向病人解釋過。
然而,提出這類問題的病人卻有增無減,當中不少還是20多歲的年輕人。
新加坡國立大學綜合診療所近日發表了首個大規模抗生素調查結果。從2018年到2021年,在新加坡六家綜合診療所的320萬次門診中,醫生共開出25萬次抗生素處方:
口服抗生素超過14萬次
外用抗生素約11萬次
最常開出抗生素的疾病包括呼吸道、皮膚和泌尿生殖系統感染
約7%病症不詳,但仍開出抗生素
全科醫生蔡源吉接受亞洲新聞台訪問時坦言: 「一些病人會向醫生施壓,強迫我們開抗生素。可能他們急著回去上班或希望孩子快點康復,而需要一個快速解決方案,但這不是管理疾病的正確方式。」
他舉例說,如果病人只有輕微的感冒症狀,而且病了一兩天,通常只是病毒感染,服用抗生素也無濟於事。
細菌 病毒 傻傻分不清楚
重點來了:
抗生素是用來治療細菌感染,不是病毒感染。
那要怎麼知道自己的病是細菌感染還是病毒感染呢?這就有賴醫生的經驗、知識和專業判斷了。
抗生素之所以叫抗生素,是因為細菌是活細胞微生物,抗生素可以破壞細胞膜,殺滅細菌。
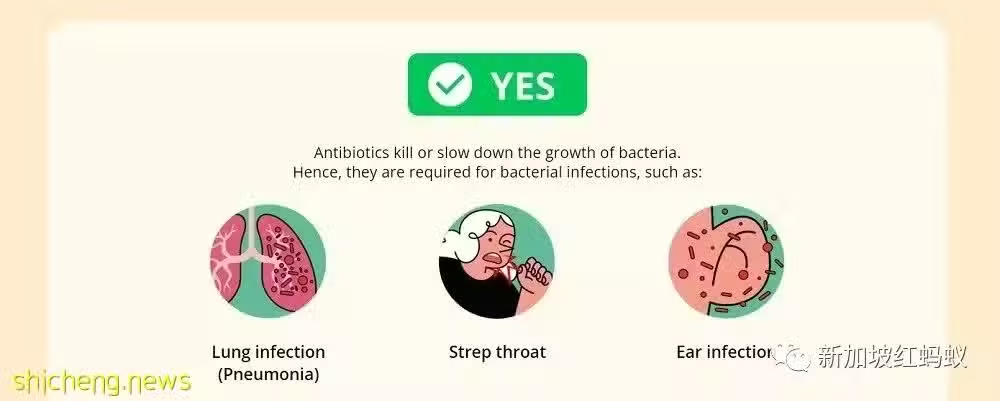
不過,病毒不是細胞,它的表層由蛋白質包裹,就連抗生素也拿它沒辦法。 以下這些常見疾病,可別搞混了!
病毒感染(不必吃抗生素):感冒、流感、流鼻涕、咳嗽、支氣管炎、冠狀病毒、手足口症
細菌感染(可吃抗生素):鏈球菌引發的咽喉炎、肺炎、結核病、尿道感染、破傷風、皮膚和呼吸道細菌感染

(HealthHub網站截圖)
(HealthHub網站截圖)
細菌越變越「強大」 可用抗生素卻越來越少
蟻粉有沒有發現,醫生開抗生素時都會再三提醒: 「一定要完成整個療程,不要把吃剩的抗生素留到以後生病再吃。」
如此苦口婆心,其實是為了避免產生耐藥性。
不當使用或過量服用抗生素,都有可能增加細菌對抗生素的耐藥性,甚至導致細菌變異成「超級細菌」,到時就更難把病治好了。
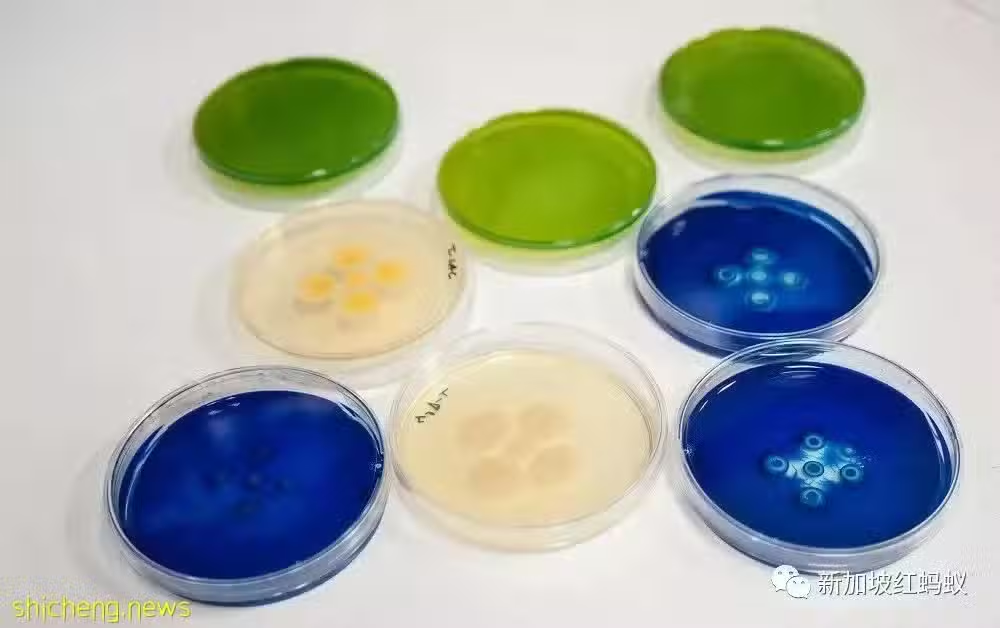
不當使用或過量服用抗生素,可能導致細菌變異成「超級細菌」。圖為西班牙實驗室培植的「超級細菌」。(CSIC西班牙國家研究理事會)
衛生部指出:
「一旦細菌對抗生素產生耐藥性,病患須要服用更昂貴的新一代藥物。這會拉長治療和住院時間,並推高醫藥費,可能還會產生更多副作用。」
在新加坡,引起尿道感染的細菌已產生高達20%的耐藥性,也就是說,本地的尿道感染問題越來越難治好。
當原有的抗生素藥效減弱,就必須增加藥量或改用更強效的抗生素,否則可能會引起嚴重的併發症。
據統計,2019年全球有127萬人死於抗生素耐藥性的細菌感染,495萬人死於相關的併發症,遠超過每年死於瘧疾或愛之病的人數。
預計到了2050年,與抗生素耐藥性有關的死亡病例可能多達1000萬人,相當於每三秒就有一人死亡。
世界衛生組織已把抗生素耐藥性列為「全球十大公共衛生威脅之一」。
壞消息是,隨著細菌越來越「強大」,可使用的抗生素卻越來越少,因為全球過去30年都沒有研發出新的抗生素。

新加坡中央醫院的藥劑師將研究不同組合的抗生素,能否有效對抗具耐藥性的「超級細菌」。(海峽時報)
研發一款新的抗生素需要數十年時間,成本極其昂貴,帶來的潛在利潤卻相對較低,因此這種「無利可圖」的研發工作多數都由小型藥劑公司進行。
既然世界衛生組織鼓勵醫療人員儘可能少用抗生素,以免細菌產生耐藥性,這些製藥商怎麼還會有意願研發新的抗生素呢?
抗生素可能導致嬰兒肥胖?
新加坡國立大學楊潞齡醫學院的另一項研究也發現,少過一歲的嬰兒若過早接觸抗生素,可能增加兒童期的肥胖風險。
研究顯示,若在未滿周歲前服用一個療程的抗生素,幼童從一歲三個月至五歲面對的肥胖風險,將是未服用幼童的1.45倍;若服用至少三個療程的抗生素,風險則是2.78倍。
研究團隊解釋,人類的腸道依靠微生物來提供必需營養以幫助消化,但抗生素可能破壞腸道菌群的生態系統,消滅不少有益菌,留下的有害菌可能會導致肥胖問題。
衛生部早在2006年已推出有關抗生素的指導原則,之後於2011年在醫院推行抗菌藥物管理計劃,指導醫生如何使用抗生素減緩超級細菌的滋長。

新加坡藥劑師協會舉辦路演活動,為公眾講解正確的服藥知識。(聯合早報)
不過,蔡源吉醫生認為,除了醫生的專業判斷,糾正病人對抗生素的誤解也很重要。
「不論開或不開抗生素,醫生都應該向病人解釋原因。」
抗生素不是什麼萬能的靈丹妙藥,也不是為了「以防萬一」而打的預防針。想要快點康復,還是聽醫生的話吧!



